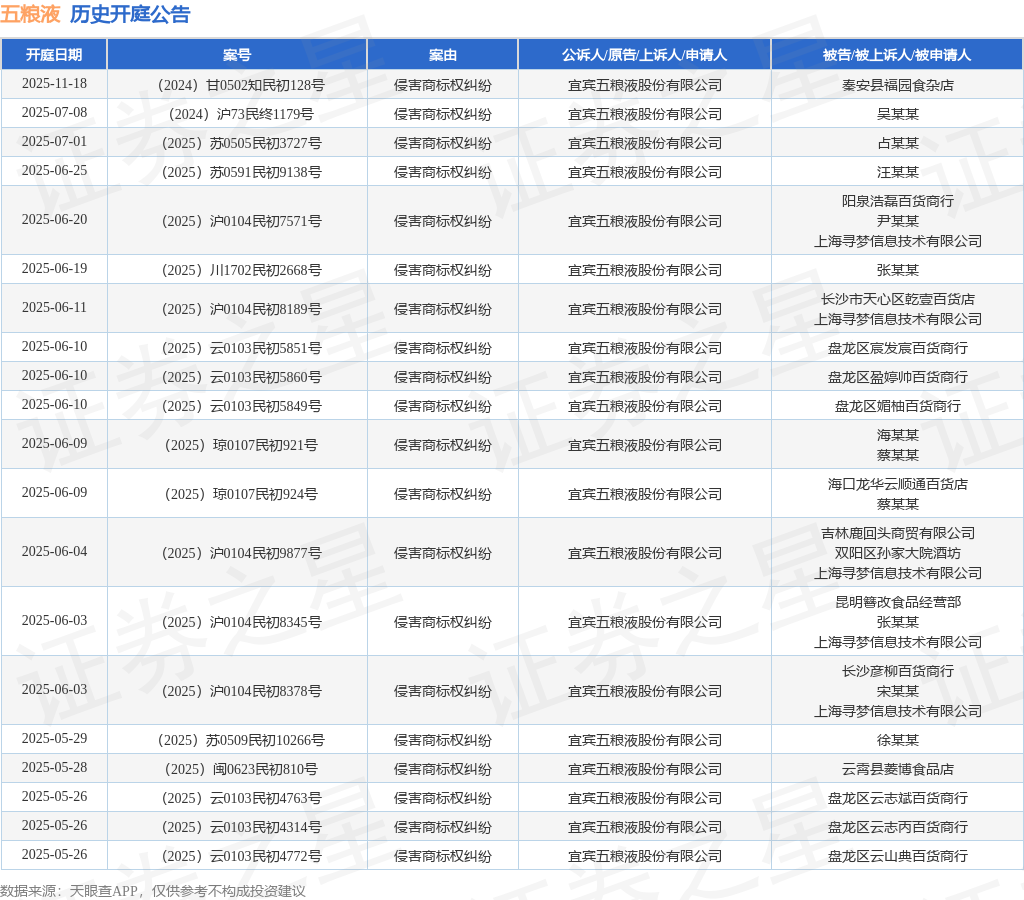
2023年3月27日~4月2日是“中国麻醉周”,今年的主题是“敬畏生命,医患同行——讲好麻醉故事,助力健康中国”。
随着现代医疗技术和医学理念的发展,麻醉医生的工作不仅是为患者的手术安全保驾护航,也在无痛诊疗方面起着不可或缺的重要作用。
82%的人支持使用无痛分娩
1995年世界卫生组织确定了到2015年“人人享受生殖健康”的全球共同奋斗目标,提出“人人有权享受分娩镇痛”的口号;2018年,国家卫健委颁布了《关于开展分娩镇痛试点工作的通知》; 2022年8月,国家卫健委等17部门发布《关于进一步完善和落实积极生育支持措施的指导意见》,专门提出要扩大分娩镇痛试点、提升分娩镇痛水平。目前全国913家试点医院平均分娩镇痛率已经接近60%。
《2022世界镇痛日·分娩镇痛调研报告数据》显示,目前仍有36%的人不了解或仅听说过分娩镇痛;82%的人支持使用无痛分娩,但仅有54%的家庭在实际生活中采用无痛分娩。
在普及“分娩镇痛”方面,22%的人希望相关费用纳入医保,21%的人希望加强科普宣传,同样21%的人希望加强产前教育。这与大众对分娩镇痛缺乏了解和误解有关,超两成的人担心分娩镇痛影响胎儿,另有担心影响产妇健康。
误区一:无痛会影响宝宝智力发育和成长
实际上,无痛在缓解生产疼痛的同时,可以使胎盘供血增加,防止子宫动脉强烈收缩影响胎儿供氧,对胎儿在宫内的安全有所改善。另外,椎管内麻醉的药物用量非常小,仅是剖供产手术的1/5~1/10,且属于局部麻醉,不通过胎盘仅作用于母体椎管内,对胎儿的智力是没有影响的。
误区二:在腰椎打麻醉针会导致腰痛
腰痛与硬膜外镇痛无关。产妇打不打麻醉,也有约40%左右的人会出现产后腰痛。腰痛主要跟缺钙、负重、韧带软化、姿势不对、疏于锻炼等有直接关系。
误区三:剖宫产比分娩镇痛的副作用更小
分娩是一个生理过程,但如果转化成了剖宫产,它就会产生创伤。这种创伤对母亲本身也是个病理过程,而瘢痕的子宫再次怀孕发生某些并发症的风险就要增加很多,如胎盘前置、胎盘植入等会导致分娩时的大出血,子宫破裂的风险也会相应增加。
误区四:分娩镇痛会给产妇的身体留下后遗症
任何一项医疗行为都可能存在风险,分娩镇痛是一项椎管内有创操作,存在操作相关并发症的风险。此外,椎管内用药也可能产生一些副作用,如恶心、呕吐、低血压或发热,但总体而言,其发生率很低,无需过多担心。
误区五:分娩镇痛是一门新技术,还不成熟
分娩镇痛不是一项新技术,世界上第一个成功使用分娩镇痛的女性是英国维多利亚女王,距今已有160多年历史;而且分娩镇痛临床实施在麻醉历史上也有近100年历史,这是一项成熟的技术。分娩疼痛对产妇和胎儿还会带来系列不利影响,因此分娩镇痛尤为重要,它不仅能提高分娩期母亲的舒适、让母婴生命体征和内环境更加稳定,对婴儿的安全而言,产科医生和麻醉医生也给予了更好的保护,因此说,分娩镇痛是现代产科、现代麻醉科与现代医学发展进步的产物,申请分娩镇痛医疗服务,更是每一位产妇的权利。
误区六:如果使用了分娩镇痛技术后不痛了,会生不出娃
疼痛是人的本能,如果一个人缺乏感知疼痛的能力,将无法对伤害性刺激进行自我保护,甚至影响自身的生存。疾病或伤害产生的疼痛可以分成轻度、中度和重度,临床上多数重度疼痛是无需“我强忍着”,生孩子就是其中之一,无痛分娩采用的麻醉方法就是帮助产妇缓解子宫收缩的疼痛感,同时保留分娩所需的子宫收缩的功能,可以缓解疼痛的同时有效提高自然分娩的成功率,减少剖腹产。所以规范化的分娩镇痛与难产“生不出娃”之间没有太大的因果关系。
误区七:顺产痛点是应该的
产痛是疼痛治疗的重要组成部分,产痛没有必要忍耐,它并不会为生育带来任何有意义的价值。分娩后腰痛也是产妇常见症状,不做分娩镇痛产妇也可能出现。原因如下:
1.在分娩的过程中,胎头通过产道娩出的时候刺激产道,导致产道组织充血、水肿而引起腰痛。
2.在分娩的过程中孕妇用力过大,腰背部的肌肉劳损,有过多的酸性代谢产物蓄积而引起腰痛。
3.生孩子以后在床上躺的时间过久,局部血液循环不良而引起腰部疼痛症状。
4.因为在怀孕期间,腰椎部位承受过大的压力,引起椎间盘病变,生孩子以后这种状态在短时间内并不能完全恢复正常,也会引起产妇产后腰痛,要注意及早下床活动,可以促进身体血液循环,有助于缓解腰痛的症状。
无痛分娩可以让准妈妈们不再经历疼痛的折磨,减少分娩时的恐惧和产后的疲倦,让她们在时间最长的第一产程得到休息,积攒体力完成分娩。
误区八:无痛麻药浓度会很高
在分娩产程开始以后,麻醉医师将“无痛针”从产妇的腰椎部给药,再根据分娩时的具体情况持续地供给低浓度的麻醉药,并且随时可能需要调节药物的浓度和剂量,一直持续到分娩结束。这种方式虽然麻药注射的时间长,但因为其浓度低,所以注射的总量并不大。局麻药浓度可以精确到只会阻滞感觉神经细纤维,不会阻滞运动神经,对产程几乎没有影响!

误区九:打了无痛是不是一点都不痛?
不同的人疼痛阈值不同,痛感表现也不同,有的准妈妈打完一点都不觉得有宫缩痛了,整个世界都变得非常美好;也有个别产妇表示还是有些许痛感,但总体明显减弱。大家嘴里的“无痛针”确实可以让绝大多数产妇分娩时轻松很多。目前,麻醉学科联合产科开展分娩镇痛的方式在国际上主要有两种:局麻药物镇痛和全身麻醉药物镇痛,更加广泛采用的镇痛方式是椎管内给药局部麻醉方式;用很低浓度的局麻药物,加之产妇的个体差异,所以不是每位产妇都能完全消除疼痛,而是在一定程度上大幅度降低产妇痛感,在舒适状态中迎接新生命的到来。
误区十:不是谁都能用,身体好才能打无痛

分娩镇痛并非所有人适用,其有明确的适应证与禁忌证,孕产妇需要满足以下三点:第一,产妇能进行自然分娩;第二,产妇无椎管内分娩镇痛的禁忌症;第三,需征得患者及家属同意。并由医生综合评估后才能决定是否适合分娩镇痛。
无痛分娩是在麻醉状态下进行的,有麻醉禁忌证的人做该项手术会十分危险。另外,有凝血功能异常的孕妇也不可以采用无痛分娩,可选择自然分娩或剖腹产。如有妊娠并发心脏病、药物过敏、腰部有外伤史的产妇应向医生咨询,由医生来决定是否可以进行无痛分娩。一些产科急症、背部受伤或感染、腰椎畸形或曾经手术过,以及产前出现出血、休克等症状的产妇也不适合无痛分娩。(记者 姬薇)
来源:工人日报
作者:姬薇
责任编辑:冯峥